懷孕就像升級打怪
闖完一關又一關
關關驚險
不到通關每天提心吊膽

25歲孕媽杜女士,坦言自己還算年輕加上沒什么妊娠反應,以為很快就可以順利通關。殊不知,漫長的十月懷胎孕育過程中,充滿太多的不確定性。孕期36周時,她左眼突感黑影遮擋視線,一開始以為是孕激素引起的,也沒當回事。
直至一周后,看東西更模糊,眼前的黑影面積越來越大,后右眼上方三分之二都被遮擋,就像蒙了一塊黑布,這時才意識到是眼睛出了問題。因之前來過希瑪,于是,杜女士在丈夫的陪同下,再次來到了希瑪眼科醫院,找到了林順潮教授。
情況緊急
胎兒穩定與視力都要兼顧!
杜女士做完一系列的檢查后,結果顯示:
右眼視力0.15,-13.00DS,IOP:15.1mmHg,左眼視力:1.0,-13.00DS,IOP:19.0mmHg,雙眼高度近視視網膜病變,左眼視網膜有散在出血點。而右眼黃斑水腫,并有孔源性視網膜脫離,黃斑區神經上皮層與色素上皮層完全脫離,神經上皮層內可見多個液性暗區。
也就是說,杜女士的雙眼視網膜都有問題,而右眼的視網膜已經大部分脫落。考慮到杜女士的情況特殊,林順潮教授建議立即手術將右眼視網膜復位,只有這樣才能保住現有的視力,若再拖延眼球將有萎縮的風險。

對于一個挺著36周+身孕的網脫準媽媽來說,手術難度可想而知。林順潮教授雖有數年孕婦網脫手術的豐富經驗,但鑒于杜女士是名即將臨產的孕媽,制定了周密詳實的診療方案:
首先,排查杜女士先兆流產的風險,右眼進行表麻,這對胎兒沒什么影響。
接著右眼進行玻璃體切除+視網膜脫離復位+眼內激光+氣液交換+硅油填充術;左眼雖有黃斑病變,藥物治療對胎兒不好,暫時不處理,等產后一個月再復查治療。
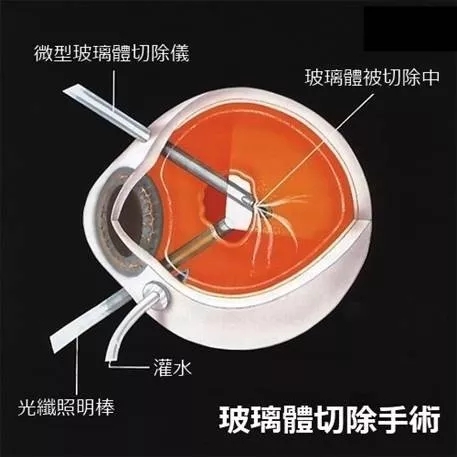
另外做好一切待產準備,考慮好胎兒的穩定問題,提前聯系好產科與麻醉醫生,一旦有早產跡象就確保接生工作順利銜接上。
幸運的是,杜女士的樂觀心態加上積極配合醫生,林順潮教授僅用40分鐘的時間將其右眼視網膜脫落復位,手術十分順利,胎兒也一切正常。一個月后杜女士家人向希瑪醫務人員發來喜訊,順產一名男寶,視力也沒出現異常。
“當時心理壓力蠻大,既怕影響寶寶又擔心自己的眼睛,后跟家人一起商量才定下來。真沒想到手術那么快就能做好,真是太感謝林教授了。”術后,杜女士終于松了一口氣。
杜女士術后復查
高度近視那么多為什么她的視網膜會脫落?
要弄清楚原因,我們先來看看視網膜是怎么回事。視網膜是眼睛感受外界光信息的重要組織,如果失去視網膜的感光功能,我們的世界將會是黑暗一片。
視網膜的感光細胞功能主要包括接收影像刺激,轉化為神經信號,這些細胞位于神經上皮層的外側,依附于色素上皮細胞,需要由色素細胞提供養分及處理代謝廢物。
所謂視網膜脫落其實是指含感光細胞的組織層(即神經上皮層),和給它提供營養和氧氣的基層(即色素上皮層)之間發生分離。

視網膜脫落患者年齡多數介乎40至80歲之間,近些年,年輕人患視網膜脫離呈上升趨勢。視網膜脫落的風險因素有很多:
1.近視眼,尤其是高度近視600度以上(近視度數愈深,風險愈大),近視眼人群視網膜脫落的案例是其他人群的8-10倍。
2.有視網膜撕裂或周邊裂孔后玻璃體脫落﹑眼球創傷﹑急性視網膜壞死﹑巨細胞病毒視網膜炎的群體更容易出現。
3.有視網膜脫落家族史或白內障手術曾出現嚴重并發癥等。
糾結!高度近視到底能不能順產?
“高度近視不能順產?”其風險有哪些,這一說法是否可信?希瑪眼科林順潮教授表示,事實上是因人而異的。
首先高度近視孕婦產前要對眼底進行全面檢查再評估決定,若眼底無病變,視網膜脫落的幾率非常小;或產前做了預防性的激光治療,胎兒又符合順產指征的,都可以正常順產的;但若眼底已經出現病變,孕婦伴有妊高癥,這樣視網膜脫落的風險大,建議剖腹產。
同時,對于軸性高度近視的人來說,因眼軸變長而視網膜變薄,順產會相對增加網脫的機率,但這并不代表就一定會網脫。若有孕婦視網膜已經出現了裂孔,而其玻璃體健康,孕婦在分娩過程中聽醫生指揮,避免用力不當,也不會發生視網膜脫落。
另外,無論是激光近視眼手術還是晶體植入類近視眼手術后, 基本不會影響正常分娩。總之,高度近視能否順產,要對視網膜是否有裂孔、玻璃體是否有液化、以及遺傳等因素進行綜合分析評估才能確定。
醫生提醒:
出現這幾種癥狀,趕緊去醫院檢查診療
1.在明亮的背景下好像看見有蚊子隨眼睛轉動而飛來飛去,即閃光和飛蚊癥。
2.眼前的景物像被云霧或揮之不去的黑影遮擋。
3.看東西變形,視力快速下降。
預防勝于治療,高度近視應定期做眼底檢查,尤其是高度近視產婦屬于高危一族,有風險需及時處理。一旦發現有視網膜撕裂,可透過激光治療來防止視網膜脫落。即使已經出現視網膜脫落,早發現和適時的手術是治療的關鍵。
醫生團隊